Вальгус стопы: деформация стопы, варианты лечения и возвращение в спорт
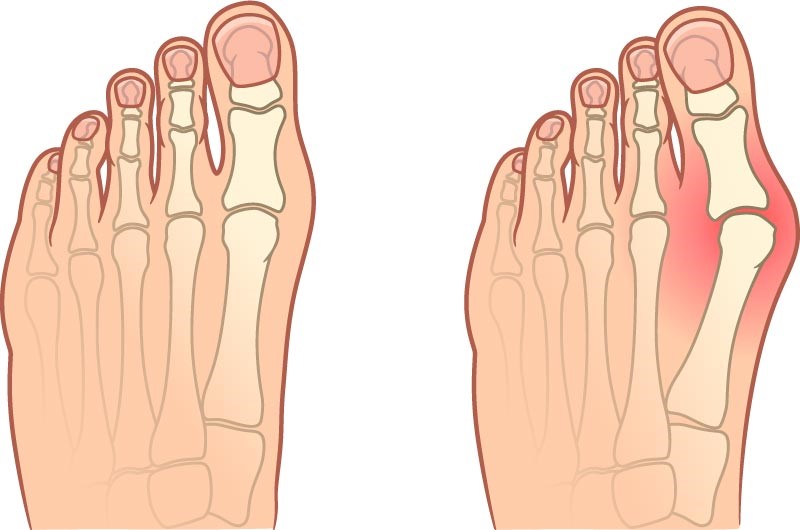
Вальгус стопы — самый распространенный тип деформации переднего отдела стопы, заключающийся в отклонении большого пальца. Крайне сложна в лечении и профилактическом лечении, при этом женщины страдают от этого недуга гораздо чаще, чем мужчины. Вальгус стопы вызывает симптомы трех типов: боль в косточке большого пальца, нехватка места для других пальцев стопы во время ношения коньков, а также боль в плюсневой кости. Вальгусная травма большого пальца стопы становится все более частой среди спортсменов и представляет собой уникальную травму по своей сути.
Пациенты, которым не помогает консервативное лечение, вынуждены рассматривать варианты хирургического вмешательства, поскольку ни один из видов безоперационного лечения не может навсегда исправить вальгусную деформацию большого пальца и стопы. Среди медиков существует некоторая озабоченность по поводу правильного подхода к лечению и наиболее подходящей хирургической техники особенно у спортсменов. Новейшие малоинвазивные процедуры позволяют добиться хороших клинических и рентгенологических показателей, так как результаты помогают сократить время реабилитации и восстановления тканей. Послеоперационная реабилитация направлена в первую очередь на восстановление физиологической походки и функции стопы, стимулируя как подошвенное давление на подвижность пальцев и суставов с возможностью ходьбы.
Общая статистика
По оценкам недавнего обзора, глобальная распространенность вальгусной деформации пальца стопы составляет до 23% у лиц в возрасте от 18 до 65 лет, и 35% среди лиц старше 65 лет, хотя, конечно, трудно провести грань между нормальным и патологическим позиционированием большого пальца стопы.
Возраст и пол являются важными факторами патогенеза вальгусной деформации большого пальца стопы. Хотя вальгусная деформация особенно часто встречается среди спортсменов среднего возраста, многие пациенты обоего пола страдают от недуга в молодом возрасте на одной стопе, но иногда и на обеих. Женщины страдают гораздо чаще от болезни, чем мужчины, потому что они часто носят узкие туфли на высоком каблуке.
Вальгус стопы вызывает дисбаланс между внешней и внутренней мышцей стопы и связочными структурами. Когда силы между сухожилиями во время сгибания и разгибания неуравновешены, начинается процесс деформации. Некоторые специалисты считают, что тугое ахиллово сухожилие может предрасполагать к вальгусной деформации большого пальца стопы, поэтому правильная реабилитация ахиллова сухожилия может предотвратить эту патологию.
Хоккеистам и фигуристам на льду приходится прилагать постоянные усилия на стопы во время разгона или во время прыжков. Это провоцирует серьезное давление и приложение существенной силы на первый плюснефаланговый сустав. Силы опоры, прикладываемые к первым плюснефаланговым суставам, могут составлять превышение массы тела на 400% по сравнению с 80% массы тела при обычной ходьбе. Поэтому крайне важно следить за состоянием и функциональностью плюснефаланговой кости, чтобы вовремя заметить отклонения и дать спортсмену время на реабилитацию.
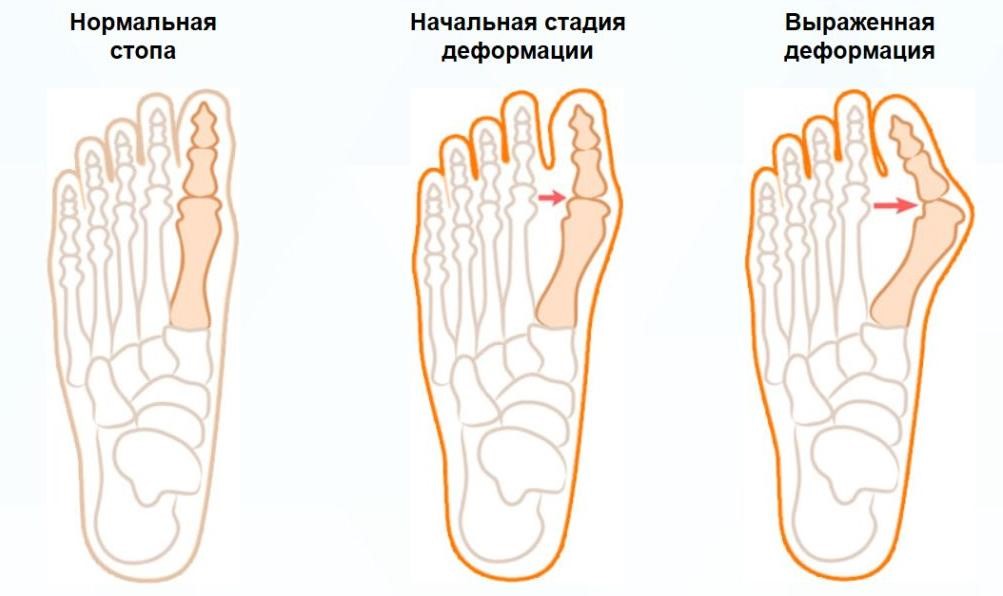
Кроме того, большинство пациентов с вальгусным отклонением большого пальца стопы жалуются на нехватку места для других пальцев стопы, которые смещаются вверх. Наконец, нормальное функционирование передней части стопы во многом зависит от давления большого пальца на землю во время походки. Поскольку вальгусная деформация в достаточной степени препятствует этому, головки II – V плюсневых костей перегружены. Возникающая в результате боль называется переходной метатарзалгией.
Клиническая картина вальгусной деформации большого пальца стопы у спортсменов варьируется от простой боли в обуви до потери возможности к нормальному движению. Вальгусная деформация большого пальца стопы у спортсмена ничем не отличается от такой же проблемы у не спортсмена и ее следует оценивать аналогичным образом. Диагноз ставится как на основании клинического осмотра, так и рентгенограммы.
Клиническое обследование вальгуса стопы
Боковое отклонение большого пальца стопы очевидно, когда пациент стоит босиком. Обследование деформации большого пальца стопы включает осмотр стопы как стоя, так и без веса. Положение большого пальца стопы исследуют как в поперечной, так и во фронтальной плоскости. Угол между продольными осями первой плюсневой кости и проксимальной фалангой большого пальца стопы. Если угол большого пальца стопы равен 15-18 °, это считается ненормальным, хотя есть значительные индивидуальные различия.
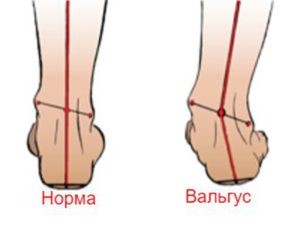
В большинстве случаев плюсневая кость расширена, увеличивая выступление плюснефаланговых суставов. Обследующий также должен установить, является ли деформация гибкой, т.е. можно ли ее исправить с помощью манипуляции, и ограничивается ли движение плюснефалангового сустава болью, что может указывать на остеоартроз. Также необходимо исследовать заднюю часть стопы, чтобы исключить сопутствующие деформации, такие как плоскостопие или полостная деформация.
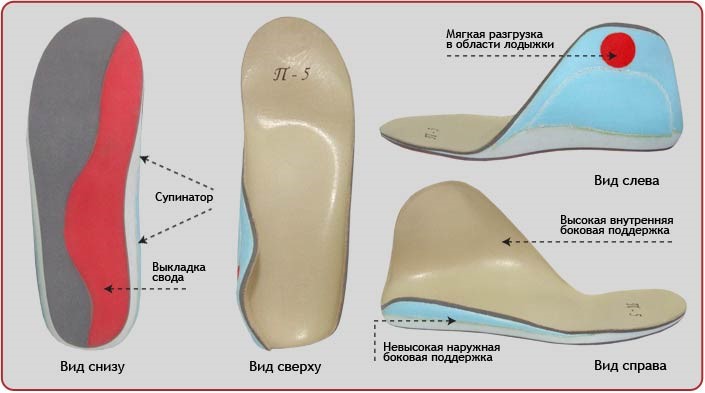
Стоит помнить, что вальгус стопы – это серьезный недуг, который может поставить крест на карьере спортсмена, если вовремя не обратиться за помощью. В детском возрасте возможно полностью устранить проблему. Если же человек сталкивается с вальгусом стопы в зрелом возрасте, то нужно отказаться от ношения коньков на некоторое время, пока не будет назначен полноценный курс лечения. Даже после реабилитации стоит носить модифицированную спортивную обувь, которая сможет обеспечить надежную фиксацию голени во время катания.
Консервативное лечение вальгуса стопы
Консервативная терапия может быть направлена только на облегчение симптомов, поскольку ни один из вариантов нехирургического лечения не может исправить вальгусную деформацию. Боль в маленьких пальцах ног можно уменьшить с помощью подушечек и выпрямителей для пальцев ног. Широкие мягкие стельки и обувь полезны, если они дают достаточно места для пальцев ног. Нестероидные противовоспалительные препараты и физиотерапия могут быть предложены для облегчения острых эпизодических болей, которые вызывают воспалительные процессы. Инъекции кортикостероидов также могут быть полезны при острых воспалительных состояниях в первом плюснефаланговом суставе.
Хирургическое лечение вальгуса стопы
Для того чтобы было рекомендовано хирургическое лечение, у пациента должна быть диагностирована постоянная острая боль, которая не снимается простой заменой обуви или другими консервативными методами лечения. Хирургическая коррекция вальгусной деформации приводит к восстановлению баланса в стопе, корректируя положение суставов. Важно помнить о повышенных требованиях к первому плюснефаланговому суставу спортсмена, превышающие массу тела в 4 раза во время бега и прыжков. Для некоторых видов спорта, таких как балетные танцы, также требуется увеличение диапазона движений. Поэтому важно не только исправить деформацию, но и восстановить ее функцию.
Самым распространенным методом лечения является остеотомия, которая дает обладает несколькими преимуществами из-за возможности скорейшего возвращения к физической активности, что крайне актуально для спортсменов. Многие исследования демонстрируют, что после дистальной остеотомии человек возвращается к нормальному движению в среднем через 8,9 недель. Эту процедуру технически легко выполнить, она приводит к минимальному укорочению первой плюсневой кости и, следовательно, снижает потенциальные риски передачи поражения на соседние пальцы и перегрузку меньших плюсневых костей.

Другие методы, такие как процедура Лапидуса и ее модификация, а также процедура Лудлоффа, позволяют откорректировать межплюсневые углы до 20°. Артродез первого тарзально-плюсневого сустава (то есть процедура Лапидуса) предлагает коррекцию тяжелой деформации особенно при наличии гипермобильности первого луча. Однако существуют опасения по поводу применения метода для спортсменов, учитывая потенциальную ригидность, которая возникает в результате потери первого плюсневого сустава. У пятнадцати процентов пациентов возникают осложнения, начиная от гематомы (требующей хирургического вмешательства) до передачи плюсневой боли на соседние суставы. Субъективная оценка показала, что 78% пациентов оценили операцию как «полностью» или «очень» эффективную, но спортсмены продемонстрировали более низкий возврат к активности (30%), чем в первоначальном исследовании.
Минимально инвазивные методы вальгусной деформации большого пальца стопы, такие как артроскопия и остеотомия с минимальным разрезом, имеют теоретическое преимущество в сокращении времени восстановления и реабилитации, поскольку хирургическое вмешательство и глубокое рассечение мягких тканей менее обширны. Однако, артроскопическая коррекция вальгуса стопы технически сложна, требует много времени и несет в себе потенциальный риск повреждения пальцевого нерва. Остеотомия с минимальным разрезом для лечения пациентов с вальгусной деформацией большого пальца стопы получили большее признание из-за предполагаемой эффективности, сравнимой с традиционными открытыми подходами, но с меньшей стоимостью и более высоким уровнем удовлетворенности пациентов.
Послеоперационная профилактика вальгуса стопы
Независимо от типа выбранной хирургической процедуры необходимо соблюдать соответствующий послеоперационный протокол. Послеоперационная реабилитация должна помочь восстановить физиологическую походку и функцию стопы, сбалансировать подошвенное давления на пальцы и подвижность суставов. Перед началом реабилитации рекомендуется проконсультироваться с хирургом-ортопедом и физиотерапевтом по поводу используемой хирургической техники. Результаты исследований показывают, что сроки послеоперационной реабилитации могут варьироваться в зависимости от хирургической техники и могут проводиться в амбулаторных условиях.
Хотелось бы отметить, что спортсменам всегда нужно более пристально следить за своим здоровьем, так как малейшая проблема может спровоцировать сбой в функциональности. Если вы столкнулись с вальгусом стопы, то обратитесь к ортопеду. В случае, если болезнь развилась только на начальной стадии, вы можете продолжать заниматься спортом, но только с разрешения врача и соблюдения определенных требований: лечебной гимнастики, укрепления суставов, ношения правильных коньков и стелек, а также регулярно обследовать нижние конечности.
Сразу после операции важно использовать соответствующую обувь, которая обеспечивает безопасную ходьбу и не ухудшает хирургический результат. Действительно, послеоперационные протоколы, рекомендованные врачами, состоят из полной мобилизации веса тела в послеоперационной обуви с плоской жесткой подошвой, которую можно носить в течение шести недель. Пациентам рекомендуется носить удобную обычную обувь в течение 3–6 месяцев, постепенно возвращаясь к прежней обуви. Хождение разрешается немедленно, при этом пациенту рекомендуют ходить с большим упором на пятку. Как правило, можно безопасно позволить спортсмену передвигаться на велотренажере в гипсовом ботинке в раннем послеоперационном периоде для поддержания сердечно-сосудистой системы.
Рекомендации по снижению веса после коррекции вальгусной деформации большого пальца стопы остаются противоречивыми, поскольку не существует научно обоснованных опубликованных рекомендаций. Некоторые хирурги разрешают удержание веса в послеоперационной обуви, в то время как другие хирурги рекомендуют не нагружать стопу весом в течение 2 недель, а затем разрешают выдерживать нагрузку в обуви для разгрузки передней части стопы или в обычной послеоперационной обуви с жесткой подошвой до восьмой недели. Недавнее контролируемое исследование показало, что ранняя послеоперационная нагрузка на стопу (т.е. через 2 недели после операции) не приводит к преждевременному отказу имплантата или увеличению частоты рецидивов, а также приводит меньшему ощущению жесткости, уменьшению боли, улучшению работоспособности в повседневной деятельности. Обычно пациенты могут нормально ходить уже через 8–12 недель.
Также необходимо контролировать отек и боль. Из-за частой тенденции к появлению отёчности пациентам рекомендуется держать пораженную ступню в приподнятом положении в течение большей части первых 2 недель. Послеоперационное обезболивание может быть применено только с разрешения врача. Также накладывают давящую повязку и регулярно делают контрольные рентгенограммы переднезадней и косой проекции каждые шесть недель до достижения костного заживления. Фиксация спицами Киршнера обеспечивает стабильную эластическую стабилизацию, способствуя раннему заживлению остеотомии в сочетании с ранним переносом веса. Через 6 недель повязка и проволока Киршнера удаляются.
Физическая терапия может помочь восстановить полный диапазон движений плюснефаланговых суставов. Послеоперационный режим, состоящий из мультимодальной программы реабилитации, включая мобилизацию, терапию, укрепляющие упражнения и тренировка походки могут привести к улучшению функции и устойчивости первого луча после операции на вальгусной деформации.